RESISTÊNCIA INSULÍNICA: você conhece essa doença?
- 23 de mar. de 2017
- 5 min de leitura

Primeiramente, vamos aos conceitos: Insulina é o hormônio produzido pelo pâncreas, que é liberado quando ingerimos glicose pela alimentação. Portanto, o pâncreas é o órgão produtor de insulina, nas suas células beta, e a insulina é o hormônio que contribui no controle da glicose – o “açúcar no sangue”.
A resistência insulínica é uma anormalidade no metabolismo da insulina, ou seja, é uma insulina que não consegue trabalhar de forma eficaz.
E a glicose? Quem é ela?
Ela é a fonte imediata de energia que as células obtêm para que possam realizar todas suas tarefas. Portanto, se não tiver glicose, a célula obtém outra fonte de energia, pois necessita sobreviver, mas a melhor, mais fácil e preferida via de fornecimento de energia é a glicose, a queridinha. Portanto, não tenham medo da ingesta de glicose, até os diabéticos, que sofrem de um distúrbio na quebra da glicose, devem consumi-la para não sobrecarregar as células e proteger outras.
O segredo que ninguém conta, ou conta e você não entendeu, está nas quantidades!
A insulina tem a principal função de, em termos coloquiais, pegar o açúcar e oferecer para algumas células, não todas, pois o sistema nervoso, por exemplo, não depende da insulina para captar glicose, ele tem um mecanismo próprio, e faz parte da proteção natural do nosso corpo.
Antes de conhecer o distúrbio, resistência à insulina, há muito muito tempo atrás, onde pesquisadores perceberam que ao retirar o pâncreas, os indivíduos apresentavam sinais e sintomas de diabetes: glicemia aumentada, fome, aumento da frequência urinária, perda de peso. E observaram, ainda que, ao colocar o extrato de pâncreas no individuo, os sintomas melhoravam. Ou seja, nasceu o entendimento da relação entre o pâncreas, a insulina e o controle da glicemia.
Com a evolução da medicina, muito já se descobriu. Viu-se que a diabetes tem várias formas de apresentar hiperglicemia, não apenas pela falta da insulina, mas também pelo não funcionamento da mesma, gerando assim vários tipos de diabetes.
Quando a insulina não funciona bem, antes mesmo de apresentar hiperglicemia, chamamos isso de resistência à insulina.
Portanto, a resistência à insulina é um mecanismo inadequado de funcionamento da insulina, que ocorre de forma genética, pessoas nascem com essa alteração, e que pode culminar com várias doenças: entre elas já descrita a diabetes, obesidade abdominal, aumento de colesterol.
Então está entendido, para ter a resistência à insulina (RI) não precisa estar com hiperglicemia.
A RI vem antes, e com o tempo, apresenta situações piores. Portanto, o diagnóstico precoce e controle de RI é essencial! Seria como tomar vacina para prevenir doenças infecciosas, devemos controlar a RI para combater as complicações.
Acredita-se que a RI ocorre assim: sabe aquelas células que citei anteriormente que necessitam de insulina para permitir a entrada da glicose – o açúcar, dentro dela?
Nas células existem os receptores de insulina, e o que parece é que esses receptores nascem falhos. Então a mensagem para entrada de glicose na célula não é ativada e a glicose permanece na corrente sanguínea, o que faz o pâncreas interpretar que precisa secretar mais insulina, mas não consegue mandar sua mensagem, e a glicose fica aumentando na corrente sanguínea, gerando todo ciclo e de presente vem a “bola de neve”: hiperglicemia, oxidação, depósito de gordura (porque as células sem a glicose entendem que está faltando estoque e inicia o depósito de gordura como estoque de energia), inflamação, exaustão do pâncreas e as doenças consequências disso: diabetes, colesterol aumentado, formação de placas de gordura nos vasos, infarto, “derrame”.
Mas então, se nenhum receptor funciona com a insulina, então todas as células ficam sem a glicose para trabalhar?
Não é tão radical assim, pois se assim fosse, as células não sobreviveriam apenas com outras fontes de energia. O que acontece é que o receptor recebe a insulina, mas não trabalha muito bem em enviar a mensagem, e a glicose que entra é pouca. Não um impedimento total da entrada de glicose.
A RI está ainda associada com outras doenças, mas não se sabe como isso ocorre, por exemplo, a síndrome do ovário policístico (SOP) é um distúrbio ginecológico, mas ainda não se sabe como uma coisa conversa com a outra: ginecológico com pancreático. Mas o que se observa é que na SOP, o indivíduo pode ter uma dificuldade de engravidar, que as vezes melhora com o controle da RI, que coisa né?
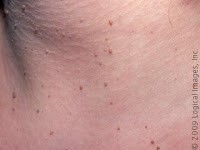
Outros achados são a “acanthosis nigricans”, e os acrocórdons.
ACROCÓRDONS ACANTHOSIS
A “acanthosis nigricans” um escurecimento que se dá na pele nas dobras de axilas, região inguinal e posterior do pescoço, casos mais avançados ao redor dos olhos e os acrocórdons são aqueles sinais, escuros e pequenos, em muita quantidade, que não incomodam e que chegam a ficar suspensos ao redor do pescoço, axila principalmente, mas pode ocorrer em todo corpo. Não se sabe relacionar ainda a pele com o pâncreas, mas que a RI está associada com esses achados é fato.
Ainda, não existe um exame perfeito, maravilhoso, fiel para o diagnóstico de RI, infelizmente.
O exame mais próximo para o diagnóstico de RI é o exame clinico, e para isso, o médico precisa avaliar o paciente fisicamente e com exames. Entre alguns métodos, que apesar de não serem fiéis, ajudam no esclarecimento e cada vez mais tem surgido técnicas de aperfeiçoamento dos métodos de diagnóstico. São eles: cálculo da insulina basal em jejum, teste de homeostases model assesment (HOMA), curva glicêmica, teste de tolerância a insulina, teste de supressão da insulina e técnica do clamp.
Mas não vamos se assustar!
O importante é tratar e prevenir.
Muitas vezes a insulina fica aumentada quando o indivíduo ingere muito carboidratos, que são fonte de uma enorme quantidade de glicose. Alimentação rica em carboidrato, piora o quadro de RI, sendo muito importante a conscientização do paciente de fazer mudanças alimentares, sendo esta, podendo ser, às vezes, o suficiente para impedir a RI. Foi citado anteriormente que, na RI, a glicose consegue entrar na célula, porém não toda, assim uma dieta com glicose é importante, só não precisa ser tanto.
Qual a dieta apropriada para reduzir os níveis de glicose na corrente sanguínea e consequentemente a quantidade de insulina secretada?
Acredito que os ventos seguem indicando uma dieta “low carb” ou paleo. Paleo e “low carb” são a mesma coisa. Por ser muito nova e estar “na moda”, ainda não é científico, ou seja, não temos estudos de longa data, avaliando os benefícios, os malefícios, a segurança e a forma de realizar a low carb. Mas sua teoria tem seu valor.
Veja “low carb” ou dieta paleo, ou paleolítica no meu blog.
Caso a RI seja intensa, não suficientemente controlada com perda de peso, rotina de exercícios e controle alimentar, medicações podem ser necessárias.
Um beijo,
Dra. Lia Lima






























Comentários